李娟医生的科普号
- 精选 1分钟速查骨质疏松风险
人到中年不得已,保温杯里泡枸杞。社畜在财富自由的道路上拼搏之余总会考虑怎么让自己的身体不跟着蹉跎的岁月一起“衰老自由”。“我有没有骨质疏松”成了骨科医生常常会听到的一个问题。今天我们介绍一种工具,能够快速的让你知道你会不会有患骨质疏松的风险。国际骨质疏松基金会(International Osteoporosis Foundation,IOF)的骨质疏松风险1分钟测试题是一个科学有效的工具,可以有效的为我们进行骨质疏松风险的初筛,帮助医生筛选出真正可能患有骨质疏松的人。具体题目如下表:IOF骨质疏松风险1分钟测试题上述问题, 只要其中有一题回答结果为“是”,即为阳性,提示存在骨质疏松症的风险,并建议进行到正规医院的骨科或者骨质疏松专科进一步检查。
李娟 副主任医师 上海中山医院 骨科1040人已读 - 精选 颈椎生理曲度变直/消失怎么回事
最近,门诊出现了一批年轻的新面孔,他们大多是因为颈痛、脖子僵硬等不适来医院就诊,拍片后报告都显示——“颈椎生理曲度变直/消失”。也有一些是因为单位体检拍了颈椎X光片,发现颈椎生理曲度变直。有的人觉得休息后症状能缓解并不在意,有的则忧心忡忡甚至出现焦虑的状况。那么颈椎生理曲度变直/消失究竟是一种什么样的疾病,是否需要治疗呢?首先要说明,颈椎生理曲度变直/消失不是一种疾病,而是一种影像学表现!颈椎生理曲度变直/消失,通俗来讲就是脖子变直了,指的是在某些诱因(包括长期的不良姿势、外伤、感染、退变等)导致的颈椎原本向前凸出的弧度减小甚至消失,严重者甚至会出现颈椎反弓(形成向后凸出的弧度)(如图所示)。患者多表现为颈部疼痛,颈部肌肉僵硬等不适感,这些症状可因劳累,颈部受凉等因素加重,严重者可有手部放射痛、麻木等神经症状。也有一些患者除了偶尔的颈部不适外,并没有太多不适。我们应该首先针对病因进行治疗,而不是治疗生理曲度改变本身,病因纠正了,生理曲度改变自然不会再进展,甚至好转。一、改变姿势是基础,功能锻炼是核心!颈椎生理曲度变直/消失最多见的原因便是长期不良姿势导致颈部肌肉劳损、韧带松弛、椎间盘髓核脱水弹性降低,以至于无法维持颈椎正常的生理弧度。因此纠正生活不良姿势习惯、颈部肌肉的锻炼十分重要。在生活中要避免长时间低头伏案,注意坐姿(如图所示),减少手机及电脑使用时间,不使用过高枕头。同时在症状缓解期适当进行颈部肌肉的功能锻炼,比如做做颈椎健身操、麦肯基疗法等。进行功能锻炼前,建议先咨询专业医生,协助判断自身是否适合功能锻炼,以免因不正确的治疗方式导致病情加重。正确的坐姿扫码观看中青年颈部肌肉放松和锻炼健身操扫码观看老年颈部肌肉放松和锻炼健身操二、理疗穿插做支撑,结合锻炼效果好!其次也有理疗(包括热疗,电疗,磁疗和光疗等)可供选择,这些治疗的主要原理之一是促进颈部肌肉血液循环,加速代谢产物如乳酸(导致肌肉酸痛的主要代谢产物之一)等排出从而放松颈部肌肉,减轻肌肉酸痛和僵硬感。但由于这些治疗方式只能在短期内缓解症状,因此结合上述改变姿势以及功能锻炼才能使疗效更加突出。三、药物治标不治本,但有时也必不可少当然,短期缓解症状的药物也有很多,包括非甾体抗炎药(如布洛芬、扶他林等),肌松剂(如妙钠),活血化瘀的中成药或贴膏等等。如果出现影响睡眠的疼痛,那么局部封闭也可以作为治疗选择。但值得注意的是,药物只能暂时缓解症状,并不能根治这一疾病,如果不去除诱因,颈部疼痛,僵硬等症状会反复发生。四、哪些情况需要手术干预?单纯的颈椎生理曲度改变并不需要手术,通过改善生活和工作习惯,配合适当的锻炼,会有更好的效果。但极少数情况下,比如出现后凸畸形,或合并颈椎间盘突出和颈锥管狭窄并产生了神经和脊髓压迫症状的时候,就需要手术纠正畸形和神经脊髓减压。总之,颈椎变直无需惊慌,找准诱因,根据医生建议并结合自身情况选择最适合自己的治疗方式,可以更有效地保护好自己的脖子!但是,颈椎生理曲度变直/消失却是颈椎向主人发出的无声的警告,提醒主人需要改变自己的工作和生活方式,否则长此以往,颈椎老化速度可能会加快,更早出现颈椎间盘突出和颈椎病。邹琰培 李熙雷 李娟 指导:董健
李娟 副主任医师 上海中山医院 骨科3078人已读 - 怀疑颈椎病检查项目怎么选?
 林红 主任医师 上海中山医院 骨科-脊柱外科311人已读
林红 主任医师 上海中山医院 骨科-脊柱外科311人已读 - 视频 上海市健康促进中心、东方明珠移动电视林红教授健康公开课:警惕沉默杀手--骨质疏松性骨折
 林红 主任医师 上海中山医院 骨科-脊柱外科390人已读
林红 主任医师 上海中山医院 骨科-脊柱外科390人已读 - 腰痛何时需要去医院?
请大家一定要重视腰腿痛,严重者还是要及时就诊否则可能会大小便失禁瘫痪哦!
 林红 主任医师 上海中山医院 骨科-脊柱外科299人已读
林红 主任医师 上海中山医院 骨科-脊柱外科299人已读 - 颈椎病要做哪些检查?需要多少费用?
 林红 主任医师 上海中山医院 骨科-脊柱外科250人已读
林红 主任医师 上海中山医院 骨科-脊柱外科250人已读 - CT或MRI检查报告腰椎间盘膨出或突出就是得了腰突症吗?
经常有朋友愁眉苦脸的拿着CT或MRI检查报告来门诊,说得了“腰突症”,我看检查报告确实写着“腰椎间盘突出或膨出”,但通过对其问诊症状和检查体征,发现其中多半并不能诊断为腰椎间盘突出症(简称腰突症)。因为腰突症是临床诊断的一种病症,而CT、MRI等影像学检查显示的“腰椎间盘突出或膨出”仅仅是一种影像学表现。每个人的脊柱随着年龄和不良工作生活习惯多少会发生衰老退变。随着人们年龄增长,脊柱退变的程度会越来越重,大部分情况下这是属于正常的老化现象。只有少部分人会因为脊柱退变而引发腰腿痛,从而患上腰突症。对于上点年纪的人来说,由于他们脊柱退变的发生率比较高,如果给他们做腰椎CT或者MRI,多数都会在图像中看到腰椎间盘突出或膨出的表现。但是,他很可能完全没有任何不适,每天健康地生活着。这就不能算得了腰突症。诊断腰突症不仅是CT、MRI报告,还需要结合患者的症状和体征。症状包括腰痛症状,有时可伴有臀部疼痛和下肢放射痛,表现为坐骨神经痛,严重者甚至出现马尾神经症状。体征包括一般体征和特殊体征。一般体征如腰椎侧凸,腰部活动活动范围受限制,腰部压痛、叩痛及骶棘肌痉挛压痛。特殊体征包括直腿抬高试验及加强试验阳性。高位腰椎间盘突出的患者可能出现股神经牵拉试验阳性。其他体征还包括躯体的感觉减退、麻木、刺痛和肌力改变。医生根据患者的临床症状、体征,再结合影像学检查结果,三者吻合才能明确诊断腰突症;如果临床症状体征明显而影像学检查没有发现椎间盘突出或膨出,那么腰突症的诊断也是很有可能的,因为影像学检查并不是100%准确(通常来说,CT能达到80%准确率,MRI可达到95%准确率);如果单纯影像学检查发现椎间盘突出或膨出而没有相对应的腰腿痛症状和体征,则不能诊断腰突症,当然有明显的退变了我们也必须高度重视,需要注意腰椎的保养,否则很有可能最终发展成真正的腰突症。
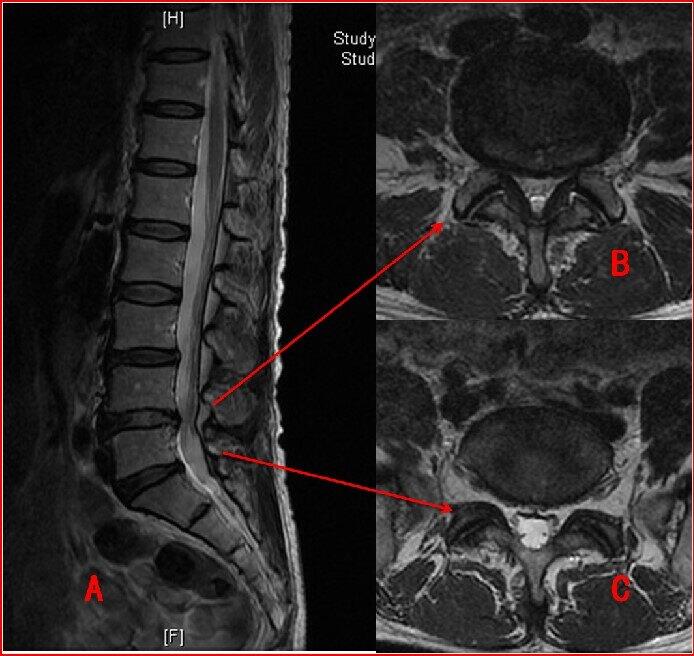 林红 主任医师 上海中山医院 骨科-脊柱外科1680人已读
林红 主任医师 上海中山医院 骨科-脊柱外科1680人已读 - 颈椎病的常用辅助检查
颈椎病的诊断需要症状、体征、体格检查和辅助检查相结合进行判断。常用的辅助检查有:颈椎X线摄片,颈椎CT,颈椎MRI及肌电图检查。 颈椎X线摄片虽只能了解骨性结构,仍有重要意义。可以显示颈椎曲度改变,例如生理前凸减小、反曲,椎间隙狭窄,椎体后缘骨赘形成等。特殊体位还能显示颈椎节段不稳定。随着人们生活、工作习惯的改变,颈椎始终处于过屈的强迫体位,颈周韧带和肌肉受力不平衡,出现颈椎动态不稳。然而这种动态不稳在颈椎正侧位片,乃至颈椎MRI都难以发现。在常规摄片的基础上加拍过屈过伸位片对该病变的早期诊断具有重要意义。颈椎过伸过屈位片是指患者在极度屈曲伸直颈部拍摄的颈椎X线。过屈过伸位片主要适用于颈椎不稳的诊断。 CT可显示椎间盘突出、钙化,黄韧带骨化,颈椎管矢状径变小,脊髓受压。CT基本原理建立在人体各组织对X线不同吸收能力上。CT用X线对待检部位进行投射,通过接收器接受投过的X线,再经电子计算机数字化处理,用不同的灰度值表示接收到的X线量,重新构建成这一检查部位的断层图像。颈椎CT检查可以清楚地显示椎间盘突出的部位、大小、形态、和神经根及硬脊膜受压情况。还可以显示黄韧带肥厚、小关节增生、椎管或侧隐窝狭窄等情况。CT对骨的成像比MRI清楚,所以在显示椎间盘钙化和后纵韧带骨化方面较核磁共振(MRI)具有一定的优势。但是CT对脊髓和软组织的显示没有MRI清楚,也具有一定的放射性。 MRI可显示致压物引起的硬膜囊间隙消失,脊髓损伤在脊髓内出现高信号区。MRI利用人体不同组织中的运动质子的密度不同,应用磁共振的原理,在外磁场中对人体发射无线脉冲,使质子发生共振现象。当脉冲停止后,通过接收释放的能量转换成数字信号,重建成不同灰度的磁共振图像。MRI对软组织的分辨率非常高,而且能从多个角度对待检部位进行成像,因此在软组织清晰度和灵敏度上都优于CT,也没有放射性,对人体无害。MRI在颈椎病的诊断上具有重要的意义,阳性率可达99%以上。较之CT,可以多方位成像(横断面、冠状面、矢状面和斜面),解剖结构细节显示更好,对组织结构的细微病理变化更敏感(如脊髓变性、脊髓空洞),由信号强度可以确定组织的类型(如脂肪、血液和水),对软组织病变的分辨率更敏感。可以更加清晰地观察病变椎间盘突出的部位、程度、形态及其与硬膜囊、神经根等周围组织的关系,尤其对于椎管内肿瘤及其他疾病如结核等的鉴别更有帮助,所以对颈椎病的检查,MRI最有优势。 肌电图检查可以明确神经损伤的数量、位置,以及鉴别其他神经相关疾病,例如腕管综合征、周围神经病变等。肌电图是对周围神经与肌肉的电生理检查方法,可用于观察并记录肌肉在静止、主动收缩和支配其的周围神经受刺激时的电活动,同时也可用来测量周围神经的传导速度。在颈椎病的诊断上,肌电图主要通过检查双上肢肌肉的兴奋性来反映相应神经根的状态,并根据异常电活动的分布范围来判断椎间盘突出和神经根受压的节段。在鉴别颈椎病与胸廓出口综合征、肘管综合症、尺管综合征及周围神经病变的准确率>90%,但与MRI相比并不是首选的检查手段,可用于辅助诊断和判断神经根的受压情况,同时也是和神经内科疾病鉴别的重要参考依据。它也可以用来作为判断治疗后神经恢复情况的指标之一。
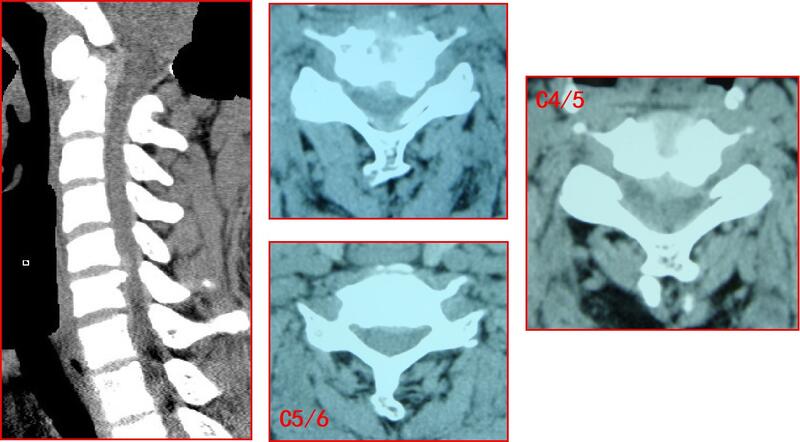 林红 主任医师 上海中山医院 骨科-脊柱外科1114人已读
林红 主任医师 上海中山医院 骨科-脊柱外科1114人已读 - 颈椎病有哪些类型及常见症状?
颈椎病传统上分为神经根型、脊髓型、椎动脉型及交感型四种类型。目前临床上由于椎动脉型和交感型非常少见而且难以诊断,因此将这两种类型不再归于颈椎病之中。临床最为常见的是神经根型和脊髓型两型。多数颈椎病早中期仅表现为颈部症状,包括颈部的疼痛和僵硬,随着病程进展出现脊髓神经受压表现。 神经根型是颈椎病最常见的类型。从颈椎椎管经椎间孔发出许多神经根支配颈部及上肢的感觉和运动,颈椎退变时,突出的椎间盘和骨赘等压迫神经根,使该神经根支配的区域出现感觉或运动障碍,可出现从颈部至手部范围不等(取决于受累神经根的支配范围)的放射痛和感觉缺失,以上肢外侧为主;颈肩部和上肢肌肉可有无力和萎缩。不同节段的颈椎病变会引起不同的症状,如第5颈神经根受压时,可出现沿一侧颈部和肩部放射的疼痛,以及一侧肩部三角肌的无力和萎缩;而第7颈神经根受压时,可导致肘关节伸直、腕关节和手指屈曲的肌力减弱,中指感觉减退等症状。 脊髓型是最严重的颈椎病类型。因脊髓受压,支配躯体感觉与运动的神经都可受到影响,上下肢都可出现感觉与无力等运动障碍,同时可出现平衡障碍,本体觉减弱,精细动作障碍,动作不协调,大小便障碍等多种表现。患者常因走路不稳像踩在棉花堆感觉到医院就诊,医生查体可有Hoffman征、踝阵挛、反射亢进等阳性表现。 颈椎病表现多变,当出现颈项部活动障碍、疼痛及上述症状时需要警惕颈椎病,尤其是突然出现肢体的麻木无力或大小便障碍必须立即就医。
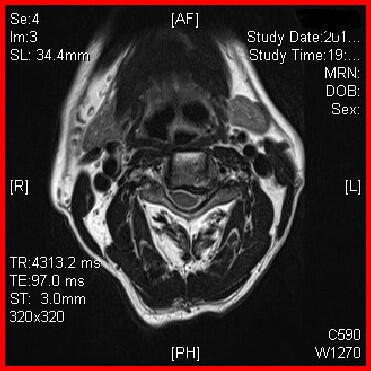 林红 主任医师 上海中山医院 骨科-脊柱外科766人已读
林红 主任医师 上海中山医院 骨科-脊柱外科766人已读 - 腰椎微创手术,到底怎么选?
吴阿姨得腰突症好久了,最近一个月甚至晚上腿痛得睡不好觉。看了好多医院,医生都建议她做微创手术。吴阿姨自己也觉得微创手术好,上网搜索关于腰突症的微创治疗,但是不同的医生和资料对于腰椎微创手术的说法又略有不同:有的医生说要从腰后面做个小切口,有的医生说要从腰后面开个小洞洞,有的医生说需要从腰侧后方开个小洞洞,有的医生还说要做2个小洞洞;有的要全身麻醉,有的要局部麻醉。这么多方法把吴阿姨搞糊涂了,自己也不知道到底选哪种微创手术好。最终吴阿姨来到了中山医院周医生的诊室。周医生仔细听了吴阿姨对于自己症状的描述,认真查体,结合吴阿姨的片子,给吴阿姨制定了经皮椎间孔镜髓核摘除术(PTED)的手术方案。并向吴阿姨解释道:“我们是在局麻下进行这个‘椎间孔镜’手术,在直视下取出突出椎间盘,解除神经压迫,您在手术的过程中就可以清楚地感觉到腿痛好转,第二天就能出院回家!”吴阿姨一听这方案又快又好,马上就决定入院做手术。果然手术台上腿痛就好了!手术完了在病房美美地睡了个觉,第二天吴阿姨就出院了。这个椎间孔镜怎么这么神奇?不同手术的“洞洞”有什么区别?下面我们就来给大家说道说道。要了解椎间孔镜,就要先知道什么是椎间孔。椎间孔,从字面意思上看,就是两个椎体之间的孔洞,简单地说就是这个位于椎间盘后方,由上一块椎骨的下缘和下一块椎骨的上缘所围成的孔洞,正是这个孔洞提供了神经和血管出入脊柱的通道,让脊髓发出的神经能够通达身体各个部位。椎间孔镜则是一个硬质的管子,虽然这根管子外径仅7mm左右,功能却不简单:它不但装有导光的光纤,录影的成像设备,还可以给医生提供一个伸入多种显微器械操作的管道。椎间孔镜技术是通过椎间孔安全三角,将工作通道(直径7mm)放入椎间盘内或者椎管内,在内镜直视下摘除突出或者脱出的髓核组织,切除增生的黄韧带,骨质等,解除其对神经根和(或)硬膜囊的压迫,达到缓解神经压迫症状的目的。椎间孔镜技术可以做到精确的靶向治疗,仅仅切除致病的突出髓核、增生组织,而不破坏正常组织,可以最大程度地保持纤维环的完整性和保持脊柱的稳定性,在同类手术中对病人创伤最小、效果最好。由于创伤小,局麻下即可完成,患者在术中可以清晰感受到病痛的缓解;在手术操作的过程中,患者对疼痛清楚的感觉也可以及时反馈给医生,避免神经的医源性损伤;术后也无需复杂的护理,使第二天下地出院成为可能。椎间孔镜好处这么多,但并不是谁都可以做得好。这项技术需要丰富的脊柱开放手术经验及熟练的脊柱穿刺技术为基础。许多医生因为缺乏这些基础,转而采用了其它的内镜手术技术,如后路经皮大通道内镜(DELTA,通道直径15mm)减压术(全麻下腰后面开一个“大洞”),经皮内镜椎板间开窗减压术(ENDOLOVE)(全麻下腰后面开一个“小洞”),单侧双通道内镜(UBE)下腰椎管减压术(全麻下腰后面开两个“小洞”),椎间盘镜技术(MED,通道直径18mm)(全麻下腰后面开一个“大洞”)等等。当然这每一种技术都有其最佳的适应症,对于绝大部分椎间盘突出症来说,完全可以采用创伤最小的椎间孔镜技术,来代替其它的脊柱内镜手术。腰突症患者一定要去大医院找专业的脊柱外科医生团队,经过医生们结合患者的症状,体征,及影像学资料的全面评估,选择最适合的微创手术方案进行手术,这样才能不被各类微创技术迷花了眼,获得最佳的治疗效果,并且创伤小,恢复快。
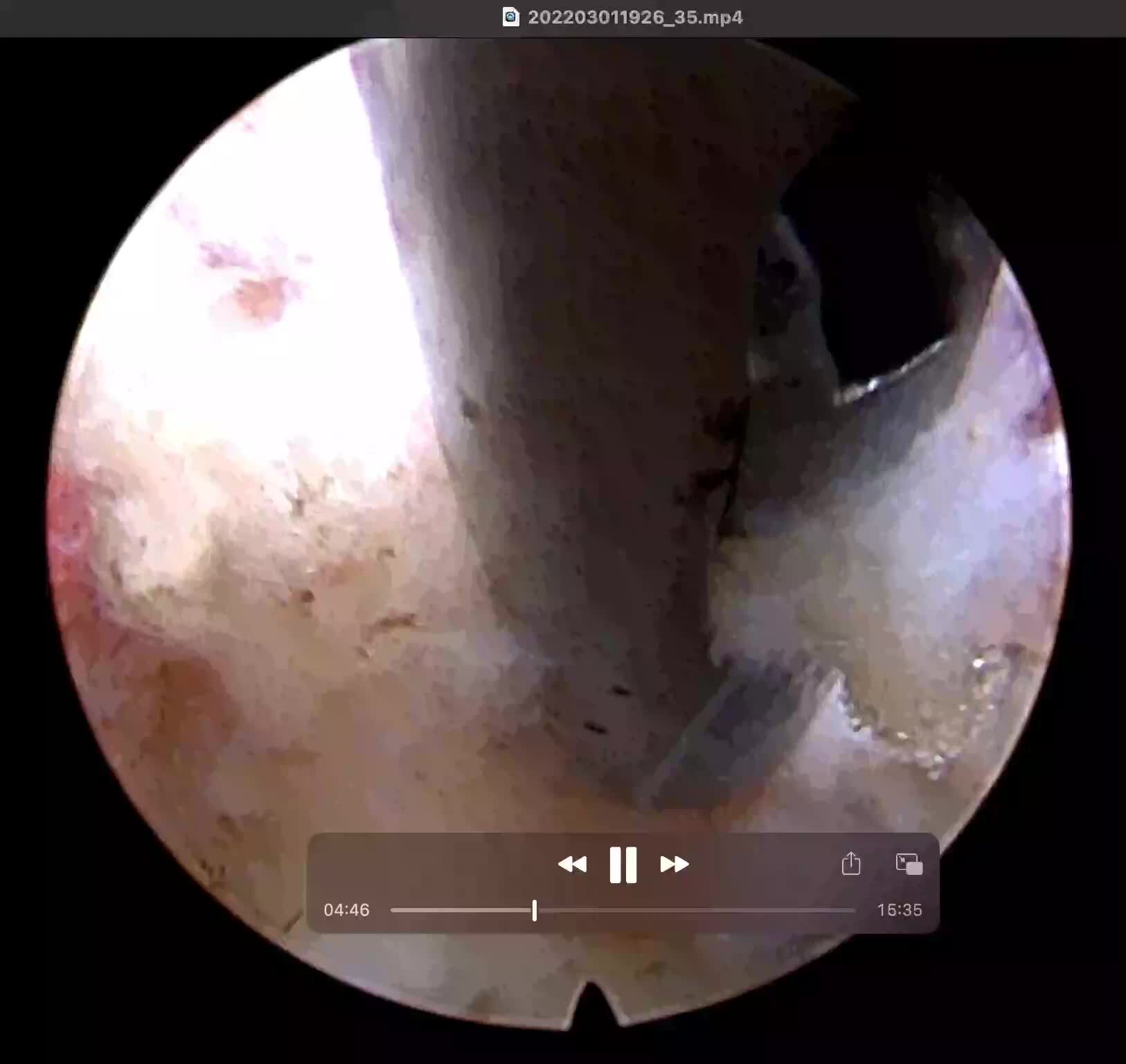 周健 副主任医师 上海中山医院 骨科1409人已读
周健 副主任医师 上海中山医院 骨科1409人已读





